
在重症监护病房(ICU)这个生命与死神博弈的战场,我们习惯于关注呼吸机的参数、血管活性药的剂量、抗生素的谱系。然而,有一个基础却至关重要的领域,常常在喧嚣的抢救中被忽视或简化处理——那就是营养支持。它远不止是”打点营养液”那么简单,而是一门关乎代谢重塑、器官修复和长期预后的精准医学。
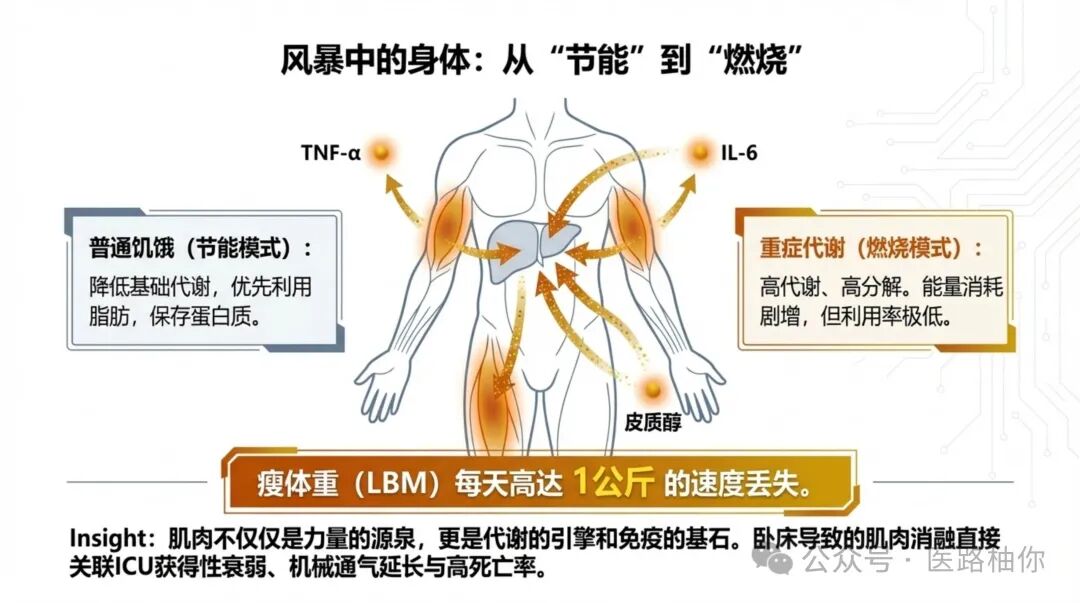
要理解如何”喂”,先要明白患者处于何种”饿”。重症疾病,尤其是脓毒症、严重创伤、大手术后,会触发一场全身性的”代谢风暴”。
| 模式 | 特点 |
|---|---|
| 普通饥饿 | 身体进入”节能模式”,降低基础代谢率,优先利用脂肪,保存蛋白质 |
| 重症代谢 | “高代谢、高分解”状态。在炎症因子(TNFα, IL-6)和应激激素(皮质醇、儿茶酚胺)驱动下: • 能量消耗增加,但利用效率低下 • 蛋白质分解急剧加速,骨骼肌蛋白为肝脏合成急性期蛋白和糖异生提供原料 • 瘦体重(LBM)可能以每天高达1公斤的速度丢失 |
⚠️ 肌肉萎缩的严重后果
这种肌肉萎缩不仅仅是”瘦了”,它与ICU获得性衰弱、机械通气时间延长、感染并发症增加、甚至死亡风险升高密切相关。
肌肉是代谢的引擎、免疫的基石、力量的源泉。失去肌肉,就意味着失去了康复的本钱。
危重患者常伴有厌食。这看似是个问题,但某种程度上也可能是机体在急性期一种暂时的适应性反应,以避免在代谢紊乱时摄入过多底物造成负担。然而,肠道若长期”闲置”,黏膜屏障功能会受损,增加细菌易位的风险。
💡 核心矛盾
重症营养支持的核心矛盾在于:如何在代谢紊乱的背景下,提供恰到好处的营养,既弥补损耗,又不加重代谢负担(即避免”过度喂养”)。
不是所有重症患者都需要同样积极的营养支持。出发前,我们需要一张”地图”来评估风险、设定目标。
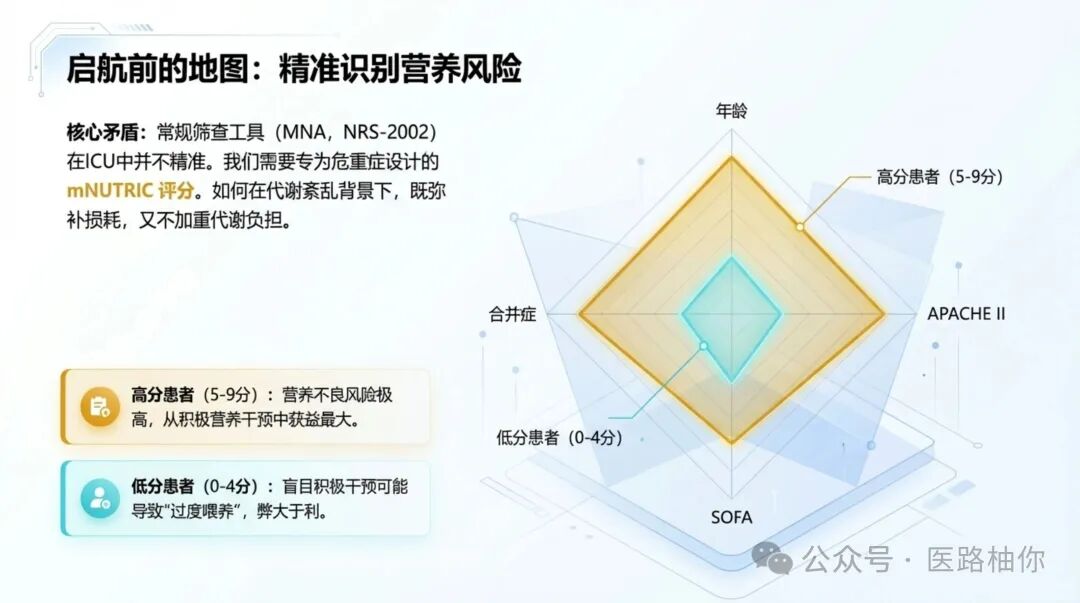
📊 mNUTRIC评分——ICU专用营养风险评估工具
许多常规营养筛查工具(如MNA、NRS-2002)在ICU中并不精准。改良危重症营养风险(mNUTRIC)评分是专门为ICU患者设计的工具。
评分要素:年龄、APACHE II评分、SOFA评分、合并症及炎症指标(IL-6,但临床常省略)
| 评分结果 | 临床意义 |
|---|---|
| 高分(5-9分) | 营养不良风险高,从积极营养治疗中获益的可能性最大 |
| 低分患者 | 过度干预可能弊大于利 |
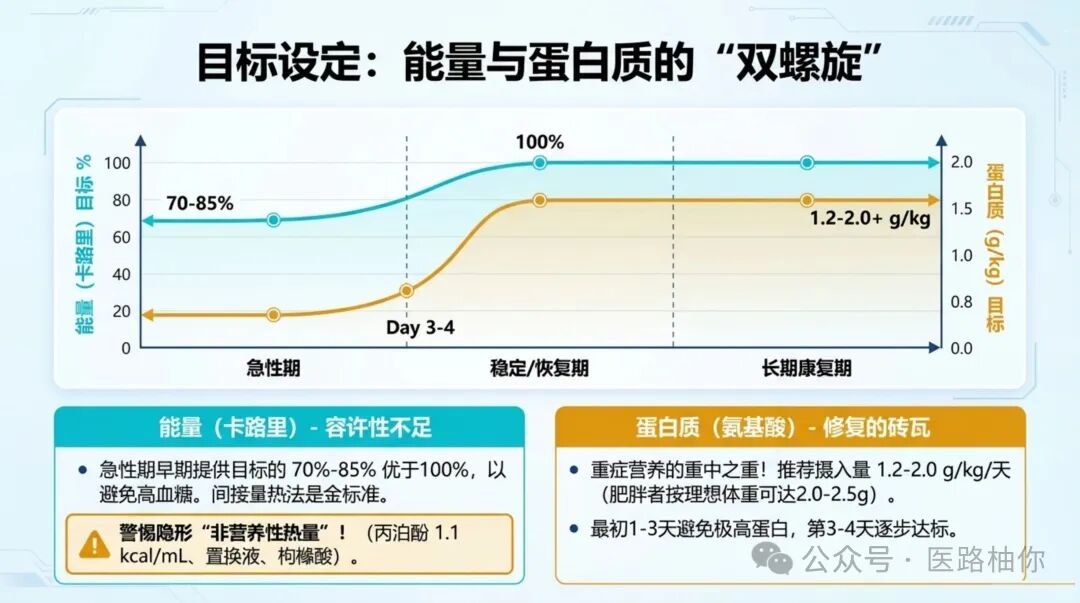
能量(卡路里):目标是满足但不超过需求。
| 评估方法 | 说明 |
|---|---|
| 间接量热法 | 金标准,能直接测量患者的静息能量消耗(REE) |
| 按体重估算 | 传统方法(如25-30 kcal/kg/day)误差大 |
💡 急性期早期策略
最新理念强调,在急性期早期(最初几天),提供测量值或估算值的70%-85%可能比提供100%更合理,有助于避免过度喂养和高血糖。
⚠️ 别忽略”非营养性热量”
一些”非营养性热量”常被忽略,如丙泊酚(1.1 kcal/mL)、含葡萄糖的置换液、枸橼酸抗凝剂,计算总热量时务必纳入。
蛋白质(氨基酸):这是重症营养的重中之重!蛋白质是修复肌肉和器官的砖瓦。
| 患者类型 | 推荐摄入量 |
|---|---|
| 一般患者 | 1.2-2.0 g/kg/天 |
| 肥胖患者(BMI>30) | 按理想体重计算,目标可达2.0-2.5 g/kg理想体重/天 |
注意:在入住ICU的最初1-3天,给予极高蛋白可能有害,建议在3-4天内逐步增加至目标量。
| 阶段 | 目标 |
|---|---|
| 急性期(ICU内) | 逐步达到能量与蛋白质的”目标1″ |
| 稳定/恢复期(转出ICU后) | 需要增加至”目标2″,以支持修复 |
| 长期康复期 | 可能需要更高的”目标3″来重建身体 |
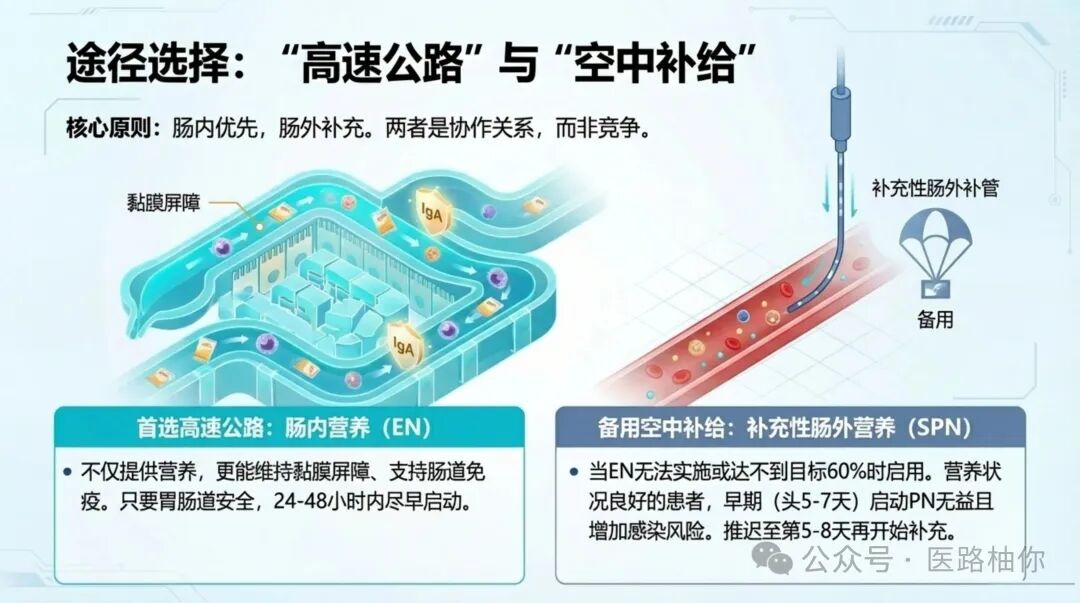
✅ 为什么是首选?
EN不仅提供营养,更能维持肠道黏膜屏障的完整性、支持肠道免疫(如分泌型IgA)、促进血流,并可能降低感染风险。只要胃肠道有功能且安全,就应使用它。
何时开始?
早期EN是指在入住ICU后24-48小时内开始。大量证据表明,早期EN优于延迟EN。除非有明确禁忌症,否则不要等待。
绝对禁忌症:
🚫 EN的绝对禁忌症(”红灯”)
相对禁忌症——休克的争议:
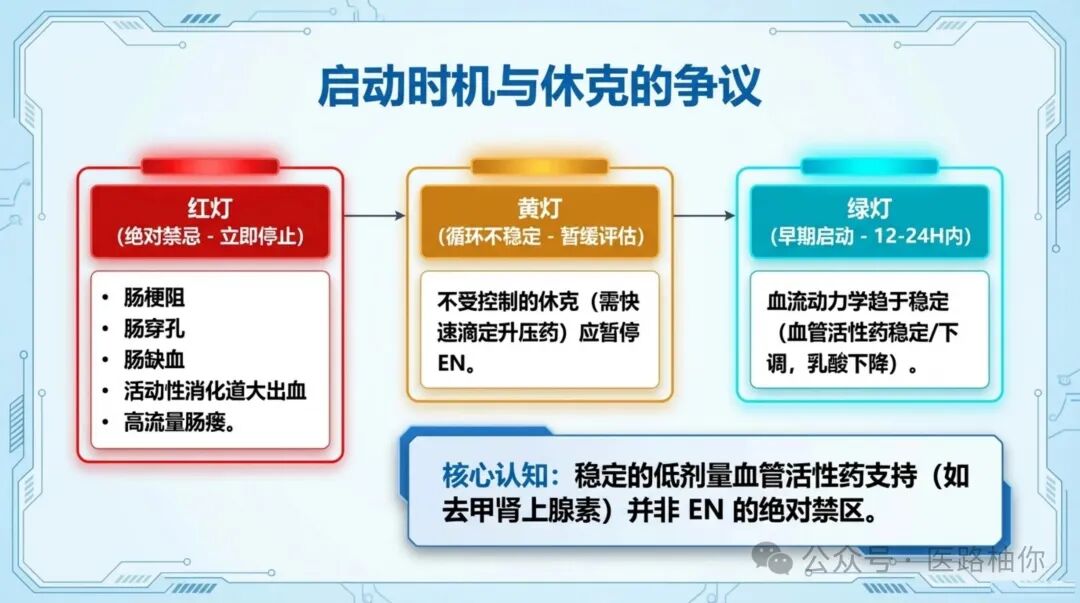
| 情况 | 处理 |
|---|---|
| 不受控制的休克(需快速升压药滴定) | 应暂停EN |
| 血流动力学趋于稳定 | 通常在复苏后12-24小时,即可考虑启动EN。稳定的低剂量血管活性药支持(如去甲肾上腺素)并非EN的绝对禁区 |
何时启用?
当EN无法实施(禁忌症)或经努力仍无法达到目标需要量的60%以上时,应考虑补充或全肠外营养。
启动时机是关键:
| 患者类型 | PN启动时机 |
|---|---|
| 营养状况良好 | 早期(入住ICU头5-7天内)启动PN并无益处,甚至可能增加感染和代谢并发症风险。如果EN不足,可以将PN推迟至第5-8天再开始补充 |
| 入院时已存在严重营养不良 | 早期PN可能是合理的 |
成分与并发症:
PN需通过中心静脉,提供氨基酸、葡萄糖、脂肪乳、电解质、维生素和微量元素的全合一混合物。需警惕导管相关感染、血糖紊乱、肝功能损害、再喂养综合征等并发症。
💡 核心原则
肠内优先,肠外补充。两者不是竞争关系,而是协作关系。

选择了EN这条”路”,如何安全驾驶?
| 类型 | 说明 |
|---|---|
| 胃管(鼻胃管) | 放置简单,是首选起点。即使对于重症胰腺炎患者,鼻胃喂养也已被证明是安全有效的 |
| 空肠管(幽门后喂养) | 当患者存在胃排空严重障碍(如持续高胃残余量)、高误吸风险时,考虑将喂养管置入幽门后的十二指肠或空肠。能降低误吸风险,但放置较复杂,监测也更困难(需关注腹胀、反流等) |
⚖️ 两种策略
传统追求尽快达到”全量”喂养。但近年研究(如PERMIT试验)发现,对于营养风险较低(mNUTRIC评分低)的患者,在急性期初期接受较低热量的”容许性喂养不足”或”滋养型喂养“(如10-20 mL/小时或500-1000 kcal/天),其临床结局与接受”充分喂养”的患者相似,且胃肠道耐受性可能更好。
⚠️ 注意个体化
对于营养风险高(mNUTRIC评分高)的患者,滋养型喂养可能与更多感染相关。因此,策略需个体化:高风险者应努力达标;低风险者可适度容许不足。
| 配方类型 | 适用情况 |
|---|---|
| 标准聚合物配方 | 含整蛋白,适用于大多数患者 |
| 高蛋白配方 | 适用于需要限制液体或高蛋白需求者(如肥胖、低蛋白血症) |
| 疾病特异性配方 | (糖尿病型、肺病型、肾病型、肝病型)总体缺乏能改善预后的强力证据,可根据代谢特点酌情考虑,但非必需 |
| 含纤维配方 | 有助于调节肠道功能,可能减少腹泻或便秘 |
胃残余量(GRV)——过时的”仪表盘”?

💡 观念更新
传统上,GRV>200-500mL会触发暂停喂养。但近年证据颠覆了这一做法:常规监测GRV并不能降低误吸或肺炎风险,反而因频繁中断喂养导致营养不足。
建议:要么放弃常规GRV监测,仅在怀疑不耐受时检查;要么采用更宽松的阈值(如6小时内<500mL),且抽出的GRV可考虑回输,避免浪费。
胃排空延迟:
若出现不耐受,可考虑使用促动力药,如红霉素(短期使用,通常不超过3天)或甲氧氯普胺。两者联用可能更有效,但需注意QT间期延长风险。
腹泻:
ICU中腹泻很常见,但EN本身并非主要原因。首要排查药物(尤其是含山梨醇的液体制剂、抗生素)、感染(如艰难梭菌),再考虑配方渗透压或脂肪含量问题。不应轻易因腹泻停止EN。
误吸预防:
抬高床头(30-45度)是基础。对于高风险患者,选择幽门后喂养。
📋 制定并执行基于证据的肠内营养方案
制定并执行一个基于证据的肠内营养方案,能显著提高喂养达标率,减少不合理中断,改善患者预后。

我们总希望有些”神奇成分”能额外获益。
| 成分 | 证据与建议 |
|---|---|
| 谷氨酰胺 | 曾是明星,但大型RCT(如REDOXS、MetaPlus)显示,在危重患者中常规补充肠外或肠内谷氨酰胺,未能改善预后,甚至可能增加死亡率。目前不推荐常规使用。仅在严重烧伤或创伤患者的肠内营养中,可考虑短期补充 |
| 精氨酸 | 在择期大手术患者术前补充可能有益。但在严重脓毒症/感染性休克患者中,应避免补充,因其可能加剧一氧化氮介导的血管麻痹 |
| 鱼油(ω-3脂肪酸) | 在ARDS患者中曾被寄予厚望,但大型OMEGA试验因无效而提前终止。目前证据不支持常规使用 |
💡 结论
对于大多数重症患者,不推荐常规使用包含谷氨酰胺、精氨酸、鱼油的不平衡免疫营养配方。标准配方是基石。
危重患者常缺乏,但理想剂量未知。对于接受PN或EN摄入极低(<1500 kcal/天)的患者,应常规补充。肠外营养时必须添加。
大剂量补充维生素C、维生素D、维生素B1(硫胺素)等在近年RCT中均未显示能改善主要临床终点。但对于有再喂养综合征风险、酗酒或严重营养不良者,补充硫胺素是重要的。
再喂养综合征:
⚠️ 再喂养综合征
长期营养不良患者开始营养支持后,因胰岛素分泌增加,电解质(磷、钾、镁)向细胞内转移,导致严重低磷血症等,可引起心律失常、呼吸衰竭。
预防是关键:对高危患者,起始营养供给从低剂量开始(如10-15 kcal/kg/天或目标量的50%),缓慢递增,并密切监测和补充电解质。
理论上能调节肠道菌群。荟萃分析显示可能略微降低ICU获得性肺炎发生率,但对死亡率无影响。PROPATRIA试验中益生菌增加了胰腺炎患者死亡率(可能与肠缺血有关),敲响了安全警钟。目前证据不足以常规推荐,使用需谨慎。
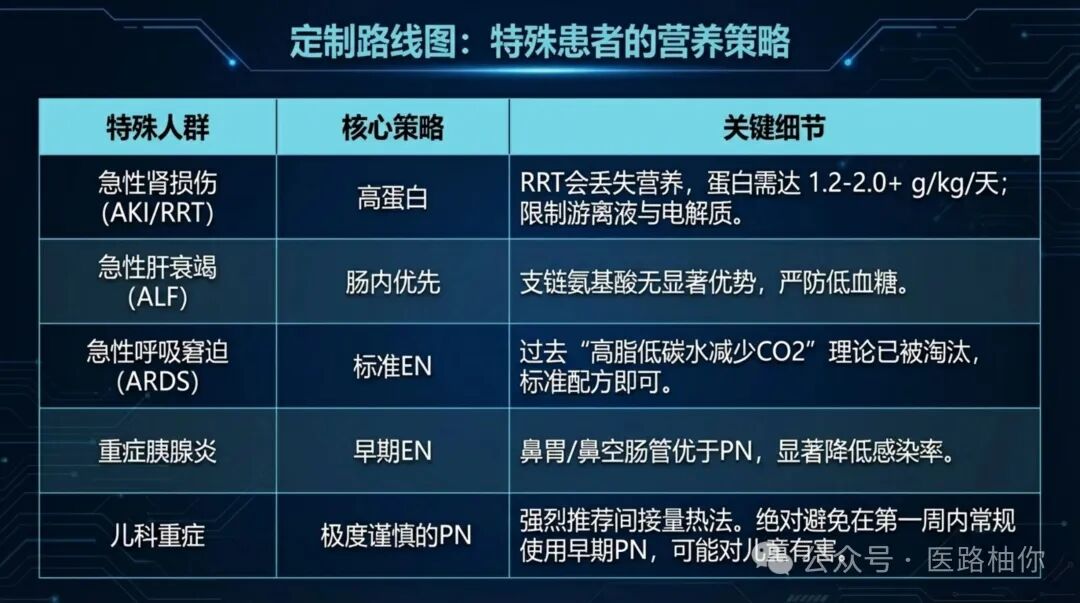
| 特殊人群 | 营养支持要点 |
|---|---|
| 急性肾损伤(AKI)与肾脏替代治疗(RRT) | 患者常处于高分解状态,且RRT会丢失营养素。蛋白质需求增加,可达1.2-2.0 g/kg/天或更高。需限制钾、磷、液体 |
| 急性肝衰竭(ALF) | 强调肠内营养优先。支链氨基酸配方并无显著优势。需积极防治低血糖 |
| 急性呼吸窘迫综合征(ARDS) | 标准肠内营养即可。过去所谓高脂低碳水配方以减少CO2生产的理论,其益处主要源于避免了过度喂养,而非配方本身。免疫营养配方(如鱼油)无额外获益 |
| 重症胰腺炎 | 早期肠内营养(经鼻胃管或鼻空肠管)优于肠外营养,能降低感染和器官衰竭风险。无法EN时才用PN |
| 儿科重症患者 | 原则类似,但能量评估强烈推荐使用间接量热法(预测公式不可靠)。蛋白质目标通常≥1.5 g/kg/天。需特别注意,在儿童中早期肠外营养可能有害(PEPANIC试验),应避免在第一周内使用,除非肠内途径完全不可行 |

重症营养是一门在”不足”与”过度”之间寻找精准平衡的艺术。当我们精心为患者提供营养支持时,我们不仅在喂养他们的身体,更是在为他们的免疫系统赋能,为他们的肌肉修复供料,为他们最终走出ICU、重获生活品质,铺设一条坚实的代谢之路。
文章来源:医路柚你 公众号




香港:香港屯门青杨街3号大兴工业大厦24楼
北京:北京市海淀区中关村天创科技大厦720室 / 北京市大兴区荣华南路1号国锐广场B座2202
深圳:深圳市南山区科技园奥兴三道2号虚拟大学园产业化综合楼B203

